El dolor abdominal inferior es la incomodidad o el dolor en el área debajo del ombligo, que abarca la región pélvica, incluyendo la vejiga, el recto y los órganos reproductivos en las mujeres (útero, ovarios, trompas de Falopio) y la próstata en los hombres. Cuando este dolor ocurre después de comer, a menudo está relacionado con procesos digestivos, pero también puede provenir de otros sistemas. El momento en que se presenta el dolor —inmediato o dentro de una hora o más— puede ayudar a identificar la causa. El dolor que se presenta inmediatamente después de comer se debe generalmente a distensión gástrica; el dolor que aparece después de una hora o más se suele asociar con la digestión intestinal.
Investigaciones sugieren que el dolor abdominal inferior después de comer está frecuentemente asociado con trastornos digestivos, pero la evidencia también apunta a causas menos comunes como problemas reproductivos o infecciones.

El dolor abdominal inferior después de comer a menudo es causado por problemas digestivos como indigestión, intolerancia alimentaria, distensión abdominal, estreñimiento o síndrome del intestino irritable, pero también puede indicar condiciones más serias como cálculos biliares, apendicitis o una úlcera gástrica.
Causas comunes de dolor abdominal inferior después de comer
1. Síndrome del intestino irritable
El síndrome del intestino irritable es un trastorno gastrointestinal que afecta el intestino grueso, caracterizado por motilidad intestinal anormal, hipersensibilidad visceral e interacciones alteradas entre el cerebro y el intestino. Ciertos alimentos (por ejemplo, alimentos ricos en FODMAP como cebollas y ajo) o el estrés pueden desencadenar los síntomas, llevando a dolor abdominal inferior, distensión abdominal y cambios en el hábito de defecación (diarrea, estreñimiento o ambos). El dolor suele ser tipo cólico y se alivia con la defecación.
– Diagnóstico: El diagnóstico del síndrome del intestino irritable se realiza con los criterios de Roma IV, que requieren un dolor abdominal recurrente asociado con la defecación o cambios en la frecuencia/formato de las heces, sin anomalías estructurales en pruebas como análisis de sangre, pruebas de heces o endoscopia.
– Tratamiento: Las opciones de tratamiento para el síndrome del intestino irritable incluyen modificaciones dietéticas (por ejemplo, dieta baja en FODMAP), medicamentos como antiespasmódicos (por ejemplo, hioscina), antidepresivos para el manejo del dolor, probióticos y técnicas de reducción del estrés como la terapia cognitivo-conductual. Por ejemplo, podrías encontrar alivio evitando alimentos desencadenantes y practicando la atención plena.
2. Intolerancia alimentaria
La intolerancia alimentaria es una reacción no inmunológica a los alimentos, a menudo debido a deficiencias enzimáticas (por ejemplo, deficiencia de lactasa en la intolerancia a la lactosa) o efectos farmacológicos (por ejemplo, cafeína). Comer el alimento ofensivo conduce a síntomas como dolor abdominal inferior, diarrea y distensión abdominal. Por ejemplo, beber leche en caso de intolerancia a la lactosa puede provocar la aparición rápida de síntomas debido a la fermentación de la lactosa no digerida en el colon.
– Diagnóstico: La intolerancia alimentaria se diagnostica mediante una dieta de eliminación, donde se eliminan los alimentos sospechosos y se reintroducen para observar los síntomas. Las pruebas específicas incluyen pruebas de aliento de hidrógeno para la intolerancia a la lactosa o fructosa y análisis de sangre para la enfermedad celíaca.
– Tratamiento: Evitar el alimento ofensivo (por ejemplo, productos lácteos para la intolerancia a la lactosa), utilizar suplementos enzimáticos (por ejemplo, tabletas de lactasa) o seguir una dieta libre de gluten para la sensibilidad al gluten no celíaca. Por ejemplo, podrías cambiar a leche sin lactosa o tomar lactasa antes de consumir productos lácteos.
3. Diverticulitis
La diverticulitis es la inflamación o infección de los divertículos (pequeños sacos en la pared del colon), más común en el colon izquierdo. Se cree que la diverticulitis se desarrolla cuando un trozo duro de heces o alimento no digerido se queda atrapado en uno de los sacos. Esto da a las bacterias en las heces la oportunidad de multiplicarse y propagarse, desencadenando una infección. La diverticulitis generalmente está relacionada con dietas bajas en fibra. La inflamación puede causar dolor en el cuadrante inferior izquierdo, y comer puede desencadenar el dolor si el colon está irritado.
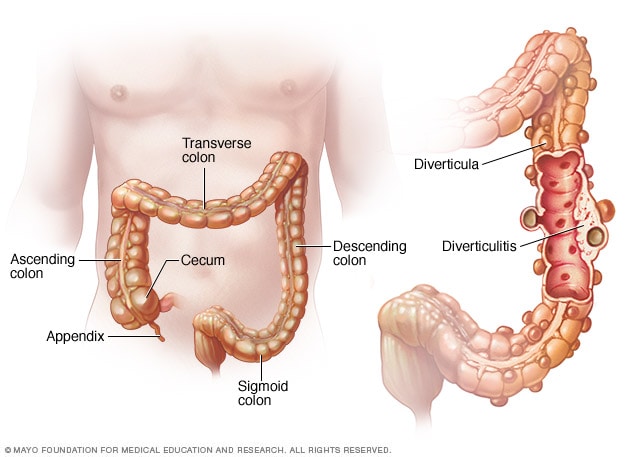
– El diagnóstico de diverticulitis se basa en la presentación clínica (dolor, fiebre), con pruebas de imagen como tomografía computarizada o ecografía. Se realiza una colonoscopia después de un episodio agudo para confirmar y descartar otras condiciones.
– Tratamiento: El tratamiento para la diverticulitis depende de la gravedad de la condición. En casos leves, se utilizan antibióticos y una dieta líquida; los casos severos pueden requerir hospitalización, antibióticos intravenosos y posiblemente cirugía. A largo plazo, se recomienda una dieta alta en fibra, y podrías necesitar evitar los alimentos desencadenantes si son identificados. Por ejemplo, comenzar con una dieta líquida clara durante un brote puede ayudar a reducir la inflamación.
4. Enfermedad inflamatoria intestinal
La enfermedad inflamatoria intestinal incluye la enfermedad de Crohn y la colitis ulcerosa, caracterizadas por inflamación crónica. La colitis ulcerosa afecta al colon, mientras que la enfermedad de Crohn puede afectar cualquier parte, incluyendo el intestino delgado inferior. Comer puede agravar los síntomas si la enfermedad está activa, llevando a dolor abdominal inferior, diarrea y pérdida de peso debido a la inflamación y la malabsorción.
– Diagnóstico: La enfermedad inflamatoria intestinal se diagnostica mediante la historia clínica, hallazgos endoscópicos (por ejemplo, úlceras, inflamación), histopatología, análisis de sangre para marcadores de inflamación, pruebas de heces y pruebas de imagen.
– Tratamiento: Los medicamentos utilizados incluyen antiinflamatorios (por ejemplo, mesalamina), inmunosupresores y biológicos (por ejemplo, infliximab). Puede ser necesaria la cirugía para complicaciones, y el apoyo nutricional es crucial. Por ejemplo, podrías necesitar una dieta especializada durante un brote, guiada por un dietista.
5. Sobrecrecimiento bacteriano del intestino delgado
El sobrecrecimiento bacteriano del intestino delgado es un aumento de bacterias en el intestino delgado, que provoca malabsorción, distensión abdominal y dolor abdominal inferior después de comer. El sobrecrecimiento bacteriano del intestino delgado puede resultar de condiciones que interrumpen la motilidad intestinal, como la diabetes o cirugías previas, con síntomas desencadenados por la ingesta de alimentos debido a la fermentación bacteriana.
– Diagnóstico: El sobrecrecimiento bacteriano del intestino delgado se diagnostica mediante pruebas de aliento de hidrógeno o aspirado y cultivo del intestino delgado, evaluando la presencia excesiva de bacterias.
– Las opciones de tratamiento incluyen antibióticos (por ejemplo, rifaximina) para reducir el sobrecrecimiento bacteriano, abordar causas subyacentes y modificaciones dietéticas (por ejemplo, dieta baja en fermentables). Por ejemplo, podrías tomar antibióticos durante dos semanas, seguidas de ajustes dietéticos.
6. Cáncer de colon
El cáncer de colon son tumores malignos en el colon o recto, siendo los estadios tempranos frecuentemente asintomáticos. En etapas avanzadas, el cáncer de colon puede causar dolor abdominal inferior después de comer si el tumor obstruye el colon, llevando a cambios en el hábito de defecación, sangre en las heces y pérdida de peso.
– Diagnóstico: El cáncer de colon se diagnostica mediante colonoscopia con biopsia, y pruebas de imagen como tomografía computarizada o resonancia magnética para la estadificación.
– Tratamiento: Involucra cirugía para extirpar el tumor, quimioterapia, radioterapia o terapias dirigidas, dependiendo del estadio y tipo. Por ejemplo, la detección temprana a través de pruebas de cribado puede llevar a una cirugía curativa.
¿Cuándo necesitas buscar atención médica?
Aunque muchas causas pueden manejarse con cambios en el estilo de vida, ciertos síntomas requieren evaluación médica inmediata. Busca ayuda si experimentas los siguientes síntomas:
- Dolor severo o persistente
- Cambio en el hábito de defecación (por ejemplo, diarrea o estreñimiento persistente)
- Sangre en las heces
- Pérdida de peso no intencionada
- Fiebre u otros síntomas sistémicos
Estos síntomas podrían indicar condiciones serias como enfermedad inflamatoria intestinal o cáncer de colon, que requieren diagnóstico y tratamiento rápidos.